ブログ
名古屋で虫歯治療を考える方へ|削る治療が必要な段階を整理
削る治療は「進行段階」と「歯の保存可能性」で決まる
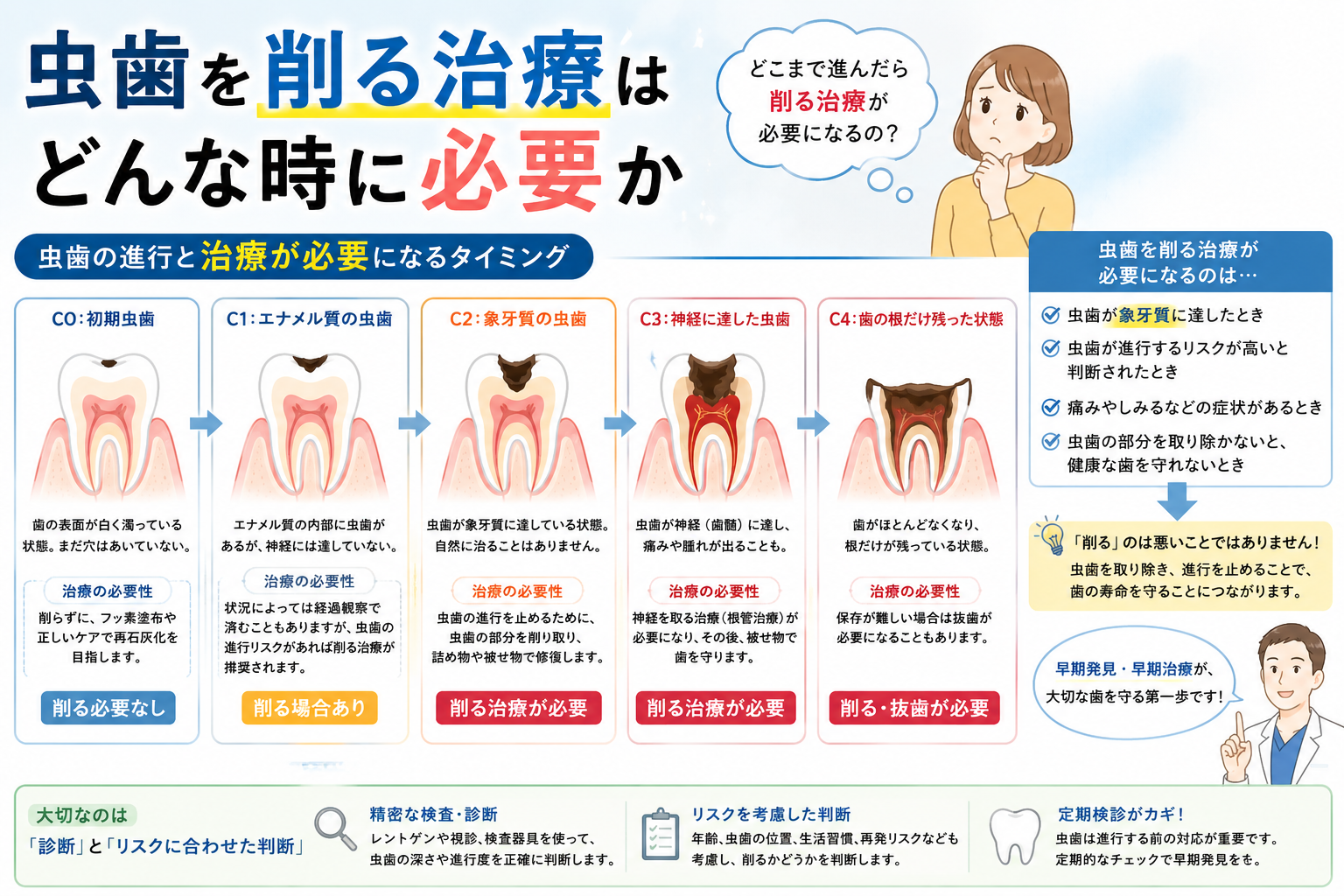
むし歯を削る治療が必要になるのは、エナメル質に明らかな穴(空洞)が開き、自然な再石灰化では元に戻らない段階に入ったときです。
逆に、表面が白く濁っているだけの初期段階や、ごく浅い変色は、削らずに経過観察やフッ素の活用で対応できる場合があります。
名古屋でむし歯治療を検討される方の多くは、「黒い点があるから削るしかない」「痛みがあるから神経を抜くしかない」と思い込まれています。 しかし、世界の歯科医療では2010年代以降、「削るかどうか」は段階の見極めで判断する流れに大きく変わりました。
判断のポイントを最初に整理しておきます。
- 削らない方がよいむし歯がある(初期段階)
- 削る必要があるむし歯がある(穴が開いた段階)
- 深いむし歯でも、削り方の工夫で神経を残せる場合がある
- 削る判断には、精密な診断と設計が前提になる
つまり「削る・削らない」は二択ではなく、その歯にとって長期的に何が最善かを設計する作業です。
名古屋・栄・伏見エリアで虫歯治療を比較されている方にとって、この判断軸は治療の質を見極める重要な手がかりになります。
むし歯の段階と「削るライン」をどう見極めるか
削る・削らないの境界線を理解するには、むし歯の進行段階を整理する必要があります。
世界の歯科医療では、ICDAS(アイシーダス)という国際的な分類が標準として使われています。 ICDASとは「むし歯の見た目と進行段階を評価する世界共通のものさし」のことで、0から6までの7段階で評価します。
ざっくり整理すると以下のようになります。
- コード0:健全(削らない)
- コード1〜2:白濁・軽い変色(削らない/フッ素や経過観察)
- コード3:エナメル質の局所的な崩れ(最小限の介入を検討)
- コード4〜6:象牙質に達した穴・空洞(削る対象になる)
このうち、削る治療が一般的に必要となるのは、おおむねコード3以上です。
削る量を決める判断軸
実際の臨床では、削る量はむし歯の深さだけで決まるものではありません。 名古屋で虫歯治療を希望される方には、以下の観点を組み合わせて説明します。
- むし歯の深さ(エナメル質まで/象牙質中層/歯髄近接)
- 神経との距離(数ミリの違いで処置が変わる)
- 削った後に残る健康な歯質の量
- 噛み合わせの強さ(食いしばり・歯ぎしりの有無)
- 詰め物・被せ物の素材選択(コンポジットレジン・セラミック・ジルコニアなど)
- 再発リスク(食生活、清掃性、唾液量)
- 見た目と耐久性のバランス
- 保険診療と自由診療の選択肢
ここで重要なのは、削る量は「むし歯の進行」だけでなく、「治療後にその歯をどう使い続けるか」までを含めて決めるという点です。
→ むし歯の進行と治療開始のラインそのものをもっと丁寧に整理したい方は、関連記事もあわせてご覧いただくと判断軸が深まります。 (→ 虫歯はどこから治療が必要になるのか)
→ 削る量そのもののロジックを掘り下げて理解したい方には、こちらも参考になります。 (→ 虫歯を削る量はどう決まるのか)
詰め物・被せ物の選択は削る量と連動する
削る量と詰め物・被せ物の選択は切り離せません。
- 小さな範囲:コンポジットレジン(白い樹脂)で対応できる
- 中程度の範囲:インレー(セラミックや金属の詰め物)
- 大きな範囲:クラウン(被せ物)
削る量が大きくなるほど、選べる素材と耐久性のバランスが変わります。 名古屋でセラミック治療を検討される方の中には、「セラミックなら再発しない」と思い込まれているケースがありますが、実際は素材以上に「精密な形成」「適合精度」「噛み合わせ調整」が長期安定を決めます。
→ 詰め物・被せ物の選び方そのものをもう一段深く理解したい方は、こちらの整理が役立ちます。 (→ できるだけ削らない虫歯治療とは何か)
削る・削らないをめぐる7つの誤解
「削る治療が必要かどうか」を考えるうえで、患者さんが混乱しやすいポイントを整理します。 名古屋で虫歯治療や歯を削りたくないというご相談を受けるなかで、特に多い誤解は次の7つです。
誤解①:すべてのむし歯を削らずに治せるわけではない
初期段階の白濁ならフッ素や再石灰化で対応できますが、象牙質に到達した穴は削らずに修復することは現実的ではありません。
誤解②:深いむし歯でも必ず神経を残せるわけではない
選択的う蝕除去や覆髄処置(神経を保護する材料を置く治療)の進歩で、深いむし歯でも神経を残せる確率は高まっています。 ただし、すでに歯髄炎を起こしているケースでは、温存が逆にリスクになります。
誤解③:セラミックにすれば必ず再発しない
セラミックは表面に汚れがつきにくく、適合精度を高めれば再発リスクを下げられます。 しかし「素材=再発しない」ではなく、形成・接着・清掃性の三点が揃って初めて再発予防が機能します。
誤解④:痛みがないから軽いむし歯とは限らない
象牙質の中層〜深層に進行していても痛みが出ないケースは少なくありません。 特に銀歯の下で進行する二次むし歯は、自覚症状がないまま神経近くまで広がることもあります。
誤解⑤:銀歯を外せば必ず問題が見つかるわけではない
「銀歯の下は必ず再発している」という説明は誇張です。 ただし、適合の悪い銀歯では二次むし歯のリスクが上がるため、定期的な確認は意味があります。
誤解⑥:保険治療が悪いわけではない
保険治療には適応範囲があり、目的が合えば十分な選択肢になります。 「保険か自由診療か」ではなく、「その歯の状態に何が合うか」で考える視点が必要です。
誤解⑦:自由診療なら必ず長持ちする
自由診療でも、診断と設計が不十分なら長期安定にはつながりません。 材料のグレードよりも、削る前の判断と治療後の管理が結果を決めます。
→ 「初期むし歯」と言われて削るかどうか迷っている方は、こちらの整理が判断の助けになります。 (→ 初期虫歯と言われたら本当に削らなくていいのか)
削る前の「診断」と「設計」がすべてを決める
ここからは、名古屋で虫歯治療を考えるうえで欠かせない、診断と設計の視点を整理します。
「どこまで削るか」ではなく「どこを残せるか」
研修や勉強会で繰り返し議論されてきたのは、「削る技術」ではなく「削る前の判断」が長期安定を決めるという考え方です。
歯は、一度削るたびに寿命が短くなります。 削った歯を再修復するたびに、健康な歯質はさらに失われ、最終的に神経の処置や抜歯につながりやすくなります。
そのため、削る判断では以下の問いを順番に確認します。
- このむし歯は本当に削るべき進行段階か
- 削らずに経過を診る選択肢はないか
- 削るとしても、どこを残せるか
- 残った歯質で長期的に噛む機能を支えられるか
この発想は、補綴学の研修で繰り返し共有されてきたものです。 削る作業を「歯の修理」ではなく、「歯を将来も使い続けるためのリスク管理」として捉える姿勢です。
マイクロスコープとラバーダムの役割
マイクロスコープは「視野を最大20倍以上に拡大する顕微鏡」で、肉眼では見えない以下の情報を提供します。
- むし歯の境界の位置
- 健康な歯質との境目
- 既存の詰め物の適合状態
- 微小な亀裂
これにより、必要以上に削らない、見落としを減らすという両方の効果が期待できます。
ラバーダムは「治療部位を薄いゴムシートで覆う処置」で、唾液や呼気の侵入を抑えます。 接着治療や根管治療では、唾液が混入すると材料の性能が落ちるため、安定した治療結果を出すために用いられます。
→ マイクロスコープやラバーダムの役割をもう少し具体的に知りたい方は、こちらをご参照ください。 (→ 虫歯治療は早さより診断が大事な理由)
補綴主導という考え方
研修や指導の場で繰り返し教わるのが、補綴主導という設計思想です。
補綴主導とは、「最終的な歯の形・噛み合わせ・清掃性から逆算して、削る位置・削る量・修復物の素材を決める」考え方を指します。
- どんな形の被せ物を入れるか
- 噛み合わせのどこに荷重がかかるか
- どの部分が清掃しにくいか
これらを最初に設計してから、削る範囲を決めます。 治療を始めてから「成り行きで設計が決まる」状態にしないことが、再発予防と長期安定の鍵になります。
神経を残すか・根管治療に進むかの見極め
深いむし歯のとき、神経を残せるかどうかの判断は、以下を総合して見極めます。
- 自発痛の有無
- 冷温痛の長さ
- 打診痛の有無
- レントゲンでの根尖部の所見
- むし歯と歯髄の距離
「神経を残す」ことそのものが目的ではなく、「神経を残してその歯を長く使えるか」という長期的視点で判断することが、メンターから繰り返し共有されてきた考え方です。
無理に温存して数ヶ月後に強い痛みが出れば、結果的に根管治療になり、歯はさらに弱ります。 温存は手段であって、ゴールではないという発想が、現実的な判断軸になります。
→ 神経を残す治療と根管治療の境目について、より詳しく知りたい方はこちらが参考になります。 (→ 小さな虫歯のうちに治すメリットとは)
→ そもそも初期段階で見つけて経過観察を選ぶことの意味については、こちらが補足になります。 (→ 虫歯は自然に治るのか)
削る判断は、その歯の一生を左右する
名古屋で虫歯治療を検討される方にとって、最も大切なのは「削るかどうか」を急いで決めないことです。
削る治療が必要な段階かどうかは、見た目の黒さや痛みの有無だけでは判断できません。 むし歯の深さ、神経との距離、噛み合わせ、清掃性、再発リスクまで含めて、その歯の一生を見据えた判断が求められます。
愛知県中区・栄・伏見エリアにお住まいで「歯を削りたくない」「神経を残したい」とお考えの方は、まずご自身のむし歯がどの段階にあるのか、削るべき段階なのか経過を診ても良い段階なのかを整理することから始めてください。
その整理ができれば、過剰な治療も、見送りすぎての悪化も避けやすくなります。
よくあるご質問(Q&A)
Q1. 深いむし歯と言われましたが、神経は残せますか?
進行の程度や歯髄の状態によって判断が変わります。 自発痛がなく、レントゲンで根尖部に異常がない場合は、覆髄処置(神経を保護する材料を置く処置)で温存できる可能性があります。 ただし、すでに歯髄炎を起こしている場合は、温存が逆効果になることもあります。
Q2. 痛みがないむし歯は治療しなくてもよいのでしょうか?
痛みは進行段階を示す指標としては不十分です。 象牙質中層〜深層まで進行していても自覚症状がないケースは多く、特に銀歯の下のむし歯は気付きにくい傾向があります。 痛みの有無だけで判断せず、定期的な確認をおすすめします。
Q3. セラミックにすればむし歯は再発しないのでしょうか?
セラミックは表面に汚れがつきにくく、適合精度を上げれば再発リスクを下げられます。 ただし「素材=再発しない」ではなく、形成・接着・噛み合わせ・清掃性の組み合わせで決まります。 名古屋でセラミック治療を検討される方は、素材選びだけでなく診断と設計まで確認されることをおすすめします。
Q4. マイクロスコープを使う意味は何ですか?
マイクロスコープは肉眼では見えない情報を可視化する道具です。 むし歯の境界・健康な歯質・既存の詰め物の適合などを高倍率で確認できるため、必要以上に削らない、見落としを減らすという両面で意味を持ちます。
Q5. 銀歯を全部やり直す必要はありますか?
すべての銀歯にやり直しが必要なわけではありません。 適合が良く、二次むし歯の所見がなく、噛み合わせに問題がなければ、そのまま使い続ける選択肢もあります。 名古屋で虫歯の再発が気になる方は、現在の銀歯の状態を診断したうえで判断することをおすすめします。
「削る・削らない」は、その日の判断ではなく、その歯がこの先10年20年どう機能するかを設計する作業です。 段階の見極め、神経との距離、補綴設計までを丁寧に整理してから治療を始めることが、再発を前提にしない治療への第一歩になります。
→ むし歯治療における判断軸全体をもう一度整理したい方は、こちらをあわせてご覧ください。 (→ 名古屋でむし歯治療を検討されている方へ)
監修者情報

EDEN DENTAL OFFICE (エデン デンタル オフィス)
院長 村井亮介
名古屋中区の伏見駅から徒歩2分の「エデンデンタルオフィス」では、米国補綴専門医の資格を持つ院長が、10年、20年先を見据えた精密な治療を提供します。歯科医院特有の緊張感を和らげるため、家族のように寄り添う丁寧な対話を重視。患者様の背景や「どうなりたいか」という想いを深く汲み取り、できる限りの最高の治療クオリティーを常に心掛けております。
経歴
- 愛知学院大学歯学部歯学科卒業
- 大手歯科医療法人勤務
- インディアナ大学歯学部補綴科卒業
資格
- 米国補綴専門医
所属学会
- 日本補綴歯科学会
- ACP american academy of prosthodontics member
- ITI international team
for implntology 会員 - AO academy of
osseointegration 会員
CONSULTATION 無料相談・セカンドオピニオン
インプラントをはじめ、審美補綴や義歯などの外科的治療に関するご相談を承っております。その他の治療内容についてもお気軽にお問い合わせ下さい。